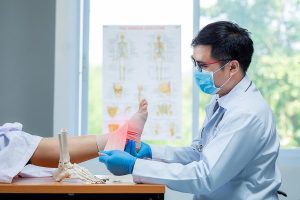
زخم دیابتی چیست و چرا باید جدی گرفته شود؟
زخم دیابتی یکی از رایجترین مشکلات افراد مبتلا به دیابت است و معمولاً در پاها ظاهر میشود.زخم دیابتی به دلیل آسیب های عصبی، جریان خون ضعیف و مراقبت ناکافی از پاها به سختی بهبود مییابند. اگر زخم دیابتی درمان نشود، ممکن است عفونت کند و در موارد شدید به قطع عضو منجر شود.برای دیدن عکس مرحله به مرحله زخم دیابتی به مقاله مرتبط مراجعه کنید.
افرادی که قند خونشان کنترل نشده است، دارای آسیب عصبی یا مشکلات عروقی هستند یا تغییر شکل و پینه در پا دارند، بیشتر در معرض خطر زخم دیابتی قرار دارند. حتی زخمهای کوچک و کمعمق میتوانند به سرعت پیشرفت کنند و باعث بروز مشکلات جدی شوند، بنابراین شناسایی زودهنگام و مراقبت مستمر اهمیت زیادی دارد.
بیشتر بخوانید:جدیدترین روش درمان دیابت نوع 2 را بشناسید!راهکاری نوین برای درمان دیابت نوع
علائم هشداردهنده زخم دیابتی
زخم دیابتی یکی از جدیترین عوارض دیابت است که در صورت بیتوجهی میتواند منجر به عفونت زخم دیابتی و حتی قطع عضو شود. تشخیص بهموقع با شناخت علائم هشداردهنده زخم دیابتی اهمیت زیادی دارد و به بیماران کمک میکند قبل از پیشرفت بیماری، اقدامات درمانی و پیشگیرانه را آغاز کنند.لطفاً هرگونه علامت جدیدی در صورت تکرار شدن و یا عدم بهبود را جدی بگیرید و پزشک مراجعه کنید.

1. تاخیر در بهبود زخمها در اندام ها
اگر مبتلا به دیابت هستید و زخم های شما دیر خوب می شوند,این علامت هشدار دهنده را جدی بگیرید.زخم های ساده ای که با تاخیر خوب می شوند,یکی از اولین علامت های هشدار دهنده زخم دیابتی هستند.حتی کوچکترین زخم ها در صورت دیر خوب شدن,باید توسط پزشک بررسی شوند تا از بروز هرگونه زخم دیابتی جلوگیری شود.
2. تغییر رنگ پوست پا
تغییر رنگ پوست پا به قرمز، تیره یا مایل به آبی نشاندهنده التهاب یا اختلال در جریان خون است و میتواند دیگر علامت هشداردهنده زخم دیابتی باشد.اگر هر متوجه تغییر رنگ پوست شدید,سریعا برای معاینه به پزشک مراجعه کنید.
3. تورم و التهاب موضعی در پاها
اگر دیابت دارید و اخیراً احساس تورم و گرمی در پاهای خود حس می کنید,نباید از کنار این علائم با بی توجهی گذر کنید.تورم، گرمی یا التهاب پاها نشانه شروع آسیب بافتی یا عفونت است و باید سریعاً پیگیری شود.
4. درد، سوزش یا بی حسی
یکی دیگر از علائم زخم دیابتی ,می تواند درد و سوزش و احساس گزگز در پاها باشد,اگر این درد و سوزش مدتی ادامه داشت برای اطمینان خاطر به پزشک معالج خود مراجعه کنید.احساس درد شدید، سوزش یا کاهش حس در پاها نشاندهنده آسیب عصبی محیطی است و افزایش خطر ایجاد زخم را هشدار میدهد.
5. تغییرات در ناخنها و پوست پا
خشکی شدید پوست ، ایجاد ترک و تاول، یا تغییر شکل و کدر شدن ناخنها میتواند از نشانههای اولیه زخم دیابتی و اختلال در گردش خون باشد. مشاهده این علائم هشداری است برای توجه بیشتر به سلامت پاها.
در چنین شرایطی، مراجعه به پزشک و پیگیری مراقبتهای لازم میتواند از بروز زخمهای عمیق دیابتی و عوارض جدیتر مانند عفونت زخم دیابتی جلوگیری کند.
علت ایجاد زخم دیابتی
زخم دیابتی معمولاً نتیجه ترکیبی از کنترل ضعیف قند خون، آسیب عصبی محیطی و اختلال جریان خون در پاها است. قند خون بالا باعث التهاب طولانیمدت، کاهش ترمیم سلولی و آسیب به عروق کوچک میشود.
آسیب عصبی باعث کاهش حس پاها میشود و بیماران ممکن است ضربه یا فشار جزئی را متوجه نشوند، که به تدریج منجر به ایجاد زخم میشود. همچنین مشکلات گردش خون باعث میشود مواد مغذی و اکسیژن کافی به بافتها نرسد، که روند ترمیم زخم دیابتی را کند میکند.
شناخت علت ایجاد زخم دیابتی و مراقبت روزانه از پاها، همراه با کنترل قند خون، نقش حیاتی در پیشگیری از این زخمها و کاهش خطر عوارض جدی مانند عفونت زخم دیابتی یا قطع عضو دارد.

مراقبت روزانه و پیشگیری از زخم دیابتی
یکی از مهمترین اصول پیشگیری از زخم دیابتی، مراقبت روزانه و صحیح از اندام است. شستوشوی منظم با آب ولرم و صابون ملایم، خشک کردن کامل بین انگشتان، بررسی روزانه برای زخم یا تغییر رنگ و استفاده از کفش مناسب، همگی کمک میکنند تا خطر ایجاد زخم کاهش یابد.
همچنین کوتاه کردن مرتب ناخنها از آسیبهای ناخواسته و ایجاد زخم جلوگیری میکند. رعایت این نکات ساده میتواند به طور چشمگیری احتمال ایجاد زخم دیابتی را کاهش دهد و نیاز به درمان زخم دیابتی را کمتر کند.
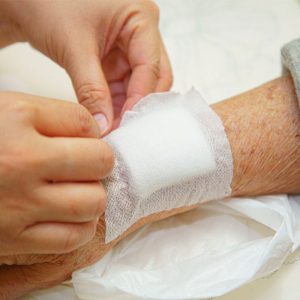
درمان زخم دیابتی چگونه انجام می شود؟
زمانی که زخم دیابتی ایجاد شد، استفاده از روشهای مناسب درمانی زخم دیابتی اهمیت زیادی دارد. پزشکان با ترکیبی از مراقبت پزشکی و روشهای نوین درمانی سعی میکنند روند بهبود زخم را تسریع کنند.
دبریدمان و پانسمان زخم یکی از اصلیترین روشها است؛ پزشک با حذف بافت مرده و پانسمان مناسب، محیطی سالم برای ترمیم ایجاد میکند و خطر عفونت را کاهش میدهد. روشهای دیگر شامل تحریک الکتریکی عصبی (TENS)، نانوداروها، درمان با امواج شوک و اکسیژندرمانی و فوتوبیومدولاسیون (PBM) هستند که با افزایش جریان خون، اکسیژنرسانی و تحریک سلولی، روند ترمیم زخم را سریعتر میکنند.
درمان زخم دیابتی تنها محدود به اقدامات پزشکی نیست؛ مراقبت روزانه و کنترل دقیق قند خون نقش مهمی در موفقیت درمان دارد. ترکیب پیشگیری، مراقبت و درمان علمی میتواند از پیشرفت زخم جلوگیری کرده و کیفیت زندگی بیماران دیابتی را بهبود دهد.
روشهای درمان زخم دیابتی
1. دبریدمان و پانسمان زخم
دبریدمان فرآیند حذف بافت مرده، نکروزه یا آلوده از زخم است و به بدن اجازه میدهد بافت سالم را بازسازی کند. این روش شامل چند نوع است:
-
دبریدمان جراحی: با ابزارهای جراحی بافتهای مرده برداشته میشوند تا روند ترمیم سریعتر شود.
-
دبریدمان مکانیکی: با پانسمانهای مرطوب و خشک یا شستوشوی مکرر، بافت مرده به آرامی حذف میشود.
-
دبریدمان آنزیمی و اتولیتیک: استفاده از آنزیمهای طبیعی یا موضعی برای تجزیه بافت مرده و تحریک بازسازی بافت سالم.
پانسمان زخم نیز به حفظ رطوبت، جلوگیری از عفونت و فراهم کردن محیط مناسب برای ترمیم کمک میکند. انتخاب نوع پانسمان بستگی به عمق، میزان ترشح و وضعیت کلی زخم دارد.
2. تحریک الکتریکی عصبی ترانسپوستی (TENS)
در این روش، جریانهای الکتریکی ضعیف به پوست و اعصاب اطراف زخم منتقل میشوند. این تحریک باعث افزایش جریان خون، کاهش درد و بهبود ترمیم بافت میشود. TENS مخصوصاً برای زخمهای مزمن و دردناک کاربرد دارد و میتواند نیاز به داروهای ضد درد سیستمیک را کاهش دهد.
3. نانوداروها و درمانهای نانویی
استفاده از نانوذرات و نانوداروها امکان تحویل هدفمند داروها به بافت آسیبدیده را فراهم میکند. این داروها میتوانند شامل ضدعفونیکنندهها، ضدالتهابها یا عوامل ترمیمکننده باشند. نانوداروها باعث افزایش اثر دارو، کاهش دوز مصرفی و کاهش عوارض جانبی میشوند و روند ترمیم زخم را بهبود میدهند.
4. درمان با امواج شوک (ESWT)
امواج صوتی با شدت بالا به ناحیه زخم اعمال میشوند تا ترمیم بافت تحریک شود. ESWT باعث افزایش جریان خون، تحریک سلولهای ترمیمکننده و کاهش درد میشود. این روش برای زخمهای مزمن که به درمانهای معمول پاسخ نمیدهند، بسیار مفید است.
5. اکسیژن هایپر بار (HBOT)
در HBOT، بیمار در محیطی با فشار بالا قرار میگیرد و اکسیژن بیشتری وارد خون و بافتها میشود. این افزایش اکسیژنرسانی به بازسازی بافتها، کاهش عفونت و تسریع روند ترمیم کمک میکند. اکسیژندرمانی فشار بالا به ویژه برای زخمهای عفونی و مزمن موثر است.
6. اکسیژندرمانی موضعی (TOT)
برخلاف HBOT که کل بدن تحت فشار قرار میگیرد، در TOT اکسیژن بهطور مستقیم به زخم منتقل میشود. این روش میتواند التهاب را کاهش دهد، رشد باکتریها را محدود کند و سرعت ترمیم بافت را افزایش دهد. TOT اغلب همراه با روشهای دیگر برای اثرگذاری بیشتر استفاده میشود.
7. فوتوبیومدولاسیون (PBM)
PBM یا نور درمانی، از نور با طول موج مشخص برای تحریک سلولهای زخم استفاده میکند. این روش باعث کاهش التهاب، افزایش تولید کلاژن و بهبود گردش خون در بافتهای آسیبدیده میشود. PBM همچنین درد زخم را کاهش داده و روند بازسازی سلولها را سرعت میبخشد.
8. درمان با داروهای زیستی
داروهای زیستی مانند فاکتورهای رشد و سیتوکینها میتوانند فرآیند بازسازی بافت را تقویت کنند. این داروها به ترمیم سریعتر زخم، کاهش التهاب و تحریک رشد سلولهای جدید کمک میکنند. داروهای زیستی معمولاً بهصورت موضعی یا تزریقی در ناحیه زخم استفاده میشوند.
9. درمان با سلولهای بنیادی
سلولهای بنیادی دارای قابلیت تمایز به انواع سلولهای بافتی هستند و میتوانند در بازسازی بافتهای آسیبدیده نقش داشته باشند. استفاده از سلولهای بنیادی در درمان زخم دیابتی باعث تولید بافت جدید، کاهش التهاب و سرعت بخشیدن به روند بهبود میشود.
10. پانسمانهای زیستی
این پانسمانها از مواد طبیعی یا مهندسیشده مانند کلاژن، هیدروژلها و آلژیناتها ساخته میشوند. پانسمانهای زیستی با حفظ رطوبت، حمایت از سلولهای ترمیمکننده و جلوگیری از عفونت، محیط ایدهآلی برای بازسازی زخم فراهم میکنند.
11. داروهای ضدعفونیکننده
استفاده از داروهای ضدعفونیکننده به کاهش رشد باکتریها و جلوگیری از عفونت کمک میکند. این داروها میتوانند موضعی یا سیستمیک باشند و اغلب همراه با پانسمان یا سایر روشهای درمانی برای حفظ سلامت بافت زخم استفاده میشوند.
12. مدیریت فشار روی زخم (Offloading)
کاهش فشار روی زخم یکی از اصول مهم درمان زخم دیابتی است. استفاده از کفشهای مخصوص، اسپلینتها یا وسایل فشارسنج به جلوگیری از آسیب بیشتر کمک میکند. با کاهش فشار، جریان خون به بافت افزایش مییابد و روند ترمیم تسریع میشود.
13. کنترل گلیسمی
کنترل دقیق قند خون نقش اساسی در پیشگیری و درمان زخم دیابتی دارد. سطح بالای قند خون باعث اختلال در ترمیم بافت و افزایش خطر عفونت میشود، بنابراین مدیریت قند خون از طریق دارو، رژیم غذایی و ورزش برای موفقیت درمان ضروری است.
14. آموزش و مشاوره به بیماران
آموزش بیماران درباره مراقبت از پا، شناسایی زخمهای زودرس و اهمیت کنترل قند خون، یکی از ارکان موفقیت درمان زخم دیابتی است. مشاوره مستمر باعث افزایش مشارکت بیماران در مراقبت از خود و کاهش عوارض جدی میشود.
آیا درمان قطعی زخم دیابتی ممکن است؟
سوال بسیار یاز افرادی که به دیابت مبتلا هستند این است که آیا زخم دیابتی درمان قطعی دارد یا خیر؟در پاسخ به این سوال باید بگوییم که:
زخم دیابتی معمولاً درمان قطعی و صد درصدی ندارد، چون ریشه اصلی آن به بیماری دیابت و مشکلات گردش خون برمیگردد. با این حال، اگر زخم در مراحل اولیه شناسایی شود و مراقبتهای درست مثل کنترل قند خون، استفاده از پانسمان مناسب، پیشگیری از عفونت و کاهش فشار روی پا انجام گیرد، امکان بهبود کامل و جلوگیری از عوارض جدی وجود دارد.
بنابراین، درمان زخم دیابتی بیشتر یک فرآیند کنترل زخم مراقبت از زخم است تا یک درمان قطعی.اما ناامید نشوید و روند درمان را طی کنید تا منجر به بهبود زخم های دیابتی شما شود.کنترل قندخون با استفاده از رژیم غذایی مناسب و روش های درمانی مانند تزریق انسولین در صورت نیاز و دارودرمانی ,رکن اصلی برای جلوگیری از مبتلا شدن به زخم های دیابتی می باشد.
درمان پزشکی عفونت زخم دیابتی
درمان عفونت زخم دیابتی معمولاً نیازمند ترکیبی از اقدامات تخصصی و پزشکی است. پزشک ابتدا نوع و شدت عفونت را بررسی میکند و بر اساس آن، آنتیبیوتیک خوراکی یا تزریقی تجویز میشود. در مواردی که بافت مرده یا چرکی وجود داشته باشد، عمل دبریدمان (برداشتن بافت آسیبدیده) انجام میگیرد تا روند ترمیم زخم تسریع شود.
استفاده از انواع پانسمان برای زخم دیابتی و کنترل دقیق قند خون نیز جزو مراحل اصلی درمان است. در عفونتهای شدیدتر، ممکن است بیمار نیاز به بستری در بیمارستان، سرمتراپی یا حتی جراحیهای پیشرفتهتر برای جلوگیری از گسترش عفونت داشته باشد.
کلام آخر
زخم دیابتی یکی از شایعترین عوارض مزمن دیابت است که به دلیل کاهش جریان خون، آسیب عصبی و التهاب طولانیمدت به کندی بهبود مییابد. مدیریت مؤثر و پیشگیرانه زخم دیابتی میتواند از عفونت، پیشرفت زخم, عفونت زخم دیابتی و حتی قطع عضو جلوگیری کند.
روشهای درمان زخم دیابتی شامل دبریدمان و پانسمان، تحریک الکتریکی عصبی (TENS)، نانوداروها، امواج شوک، اکسیژندرمانی فشار بالا (HBOT)، اکسیژندرمانی موضعی (TOT)، فوتوبیومدولاسیون (PBM)، درمان با داروهای زیستی و سلولهای بنیادی، مدیریت فشار روی زخم و کنترل دقیق قند خون هستند.
استفاده ترکیبی از این روشها همراه با مراقبت روزانه از پاها، کنترل گلیسمی و آموزش بیماران باعث افزایش سرعت ترمیم، کاهش عفونت و بهبود کیفیت زندگی بیماران دیابتی میشود. بنابراین پیشگیری و درمان بهموقع زخم دیابتی، نه تنها سلامت پاها را حفظ میکند بلکه خطرات جدی و هزینههای درمانی طولانیمدت را کاهش میدهد.
منبع:
Current Therapeutic Modalities for the Management of Chronic Diabetic Wounds of the Foot