زخم های فشاری یا زخم بستر از مشکلات رایج بیماران بستری، بهویژه در ICU و پس از جراحی هستند. این زخمها ناشی از فشار طولانیمدت بوده و میتوانند منجر به عفونت، افزایش مدت بستری و عوارض جدی شوند. تحقیقات نشان میدهد 17 تا 29 درصد بیماران ICU دچار زخم فشاری میشوند که یک چهارم آنها در حین جراحی شکل میگیرد. پیشگیری، تشخیص زودهنگام و مراقبتهای پرستاری نقش مهمی در کاهش این عارضه دارند. این مقاله به بررسی عوامل خطر، راهکارهای پیشگیری و نقش پرستاران در مدیریت زخمهای فشاری پرداخته تا شیوع آن در بیماران پس از عمل کاهش یابد.
زخم سطحی در مقابل زخم بستر: تفاوت چیست؟
زخمهای سطحی ناشی از فشار زمانی ایجاد میشوند که فشار بیش از حد، فشار مداوم یا ترکیبی از فشار و اصطکاک به پوست و بافتهای نرم زیرین وارد شود. این زخمها معمولاً در نواحیای که پوست روی برجستگیهای استخوانی قرار دارد، مانند پاشنه، آرنج، دنبالچه و پشت سر، بیشتر مشاهده میشوند.
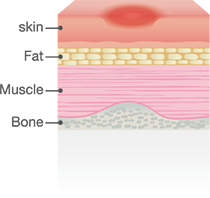
زخم بستر، در اثر فشار طولانیمدت بر روی پوست و بافتهای زیرین ایجاد شده و منجر به کاهش جریان خون در آن ناحیه میشود. این کاهش جریان خون، اکسیژنرسانی و تغذیه سلولی را مختل کرده و در نهایت باعث مرگ سلولی و تخریب بافتی میشود. عوامل متعددی در ایجاد این زخمها نقش دارند، از جمله بیتحرکی طولانیمدت، کاهش حس درد، رطوبت بیش از حد پوست و وضعیت نامناسب بدن بیمار.
شدت زخم بستر میتواند از قرمزی و التهاب ساده پوست تا زخمهای عمیقی که به عضلات و استخوانها آسیب میرسانند، متغیر باشد. این زخمها در صورت عدم مراقبت مناسب، مستعد عفونت بوده و ممکن است روند بهبودی را پیچیدهتر کنند. به همین دلیل، شناسایی زودهنگام، استفاده از تکنیکهای پیشگیرانه و اجرای مراقبتهای تخصصی برای کاهش خطر و مدیریت این زخمها از اهمیت بالایی برخوردار است.
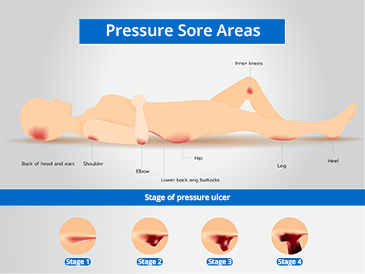
شایع ترین نواحی زخم بستر برآمدگی های استخوانی هستند که شامل موارد زیر می شود:
- پشت سر و گوش
- شانه ها
- آرنج
- پایین کمر و باسن
- داخل زانو ها
- پاها
- پاشنه
مراحل زخم بستر
مطالعات مختلف نشان دادهاند که طول مدت جراحی تأثیر مستقیمی بر خطر ابتلا به زخمهای فشاری دارد. یک مطالعه ملی که توسط S.A. Aronovitch انجام شده است، نشان میدهد که 9٪ از بیمارانی که تحت عمل جراحی طولانیتر از سه ساعت قرار گرفتهاند، به زخم فشاری مبتلا شدهاند. علاوه بر این، بسیاری از این زخمها طی چند روز پس از عمل به مراحل شدیدتری پیشرفت کردهاند، که اهمیت نظارت مداوم و مراقبتهای پس از عمل را نشان میدهد.
مطالعهای دیگر که توسط Hoshowsky و Schramm انجام شده است، نتایج نگرانکنندهای را گزارش میکند. این تحقیق نشان داده است که مدت زمان جراحی بین دو و نیم تا چهار ساعت، خطر ابتلا به زخمهای فشاری را دو برابر میکند. همچنین، جراحیهایی که بیش از چهار ساعت طول میکشند، احتمال تغییرات پوستی را سه برابر و خطر ایجاد زخم فشاری را تا چهار برابر افزایش میدهند. این دادهها نشان میدهند که هرچه بیمار مدت بیشتری تحت جراحی باشد، فشار طولانیمدت بر روی نقاط حساس بدن بیشتر شده و احتمال آسیب بافتی افزایش مییابد.
زخم های فشاری
مرحله 1: مراحل زخم بستر
مرحله اول زخم بستر، تغییر قابل مشاهده و مرتبط با فشار در پوست را نشان می دهد. در این مرحله پوست با فشار دادن انگشت سفید نمی شود. تغییرات در حس، دما یا سفتی ممکن است قبل از تغییرات بصری قابل درک باشد، علائم این مرحله می تواند درد، سوزش یا خارش باشد. در این وضعیت باید حالت بیمار را تغییر داد و یا از فوم ها و بالشتک های جلوگیرنده زخم بستر استفاده کرد.
مرحله ی یک آسیب های فشاری
مرحله 2: مراحل زخم بستر
مرحله دوم زخم بستر شامل از دست دادن پوست با ضخامت جزئی – از دست دادن اپیدرم و ممکن است شامل از دست رفتن درم نیز باشد. در این مرحله زخم سطحی است و شبیه یک ساییدگی، تاول یا دهانه کم عمق است. علائم آن درد، تورم پوست، گرمی و قرمزی است. در این مرحله، زخم ممکن است مایع شفاف یا چرک نیز ترشح کند. انجام دادن راه های پیش گیرنده مانند بالشتک های مخصوص مانند مرحله 1 مهم است، علاوه بر این تمیز کردن زخم با آب یا محلول آب نمک و خشک کردن آن به آرامی می تواند موثر باشد.
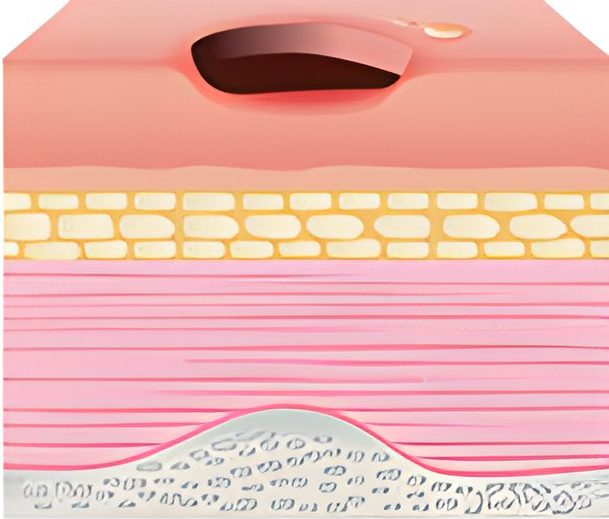
مرحله دوم زخم های فشاری
مرحله 3: مراحل زخم بستر
در مرحله سوم، زخم بستر به یک ضایعه ضخیم کامل تبدیل شده است. این شامل آسیب یا نکروز بافت زیر جلدی است که ممکن است به سمت پایین، اما نه از طریق لایه های زیرین پوست بلکه خود را به عنوان یک دهانه ایی عمیق، بدون تخریب بافت مجاور نشان دهد. در این مرحله زخم دارای لبه های قرمز رنگ، چرک، بو، گرما می باشد. بافت داخل یا اطراف زخم سیاه رنگ می شود. پزشک ممکن است هرگونه بافت مرده را برداشته و برای جلوگیری از عفونت آنتی بیوتیک تجویز کند.
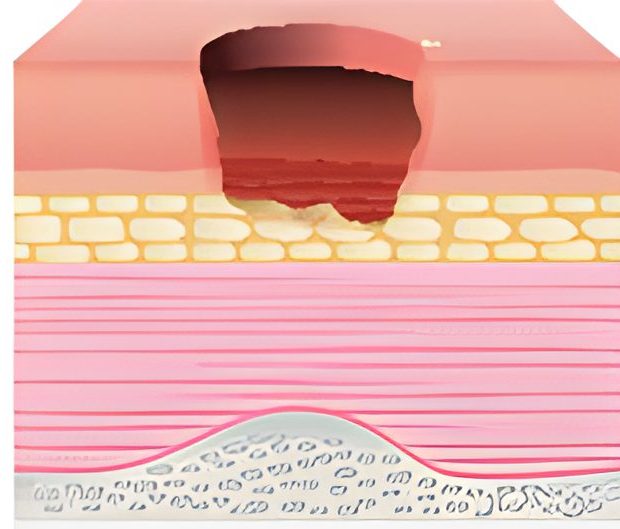
مرحله سوم زخم های فشاری
مرحله 4: مراحل زخم بستر
زخم در مرحله 4 با از دست دادن پوست با ضخامت کامل تخریب گسترده، نکروز بافتی، یا آسیب به عضله، استخوان و ساختارهای نگهدارنده مانند تاندون ها یا کپسول های مفصلی همراه باشد. تخریب مجاری سینوسی و یا تخریب بافت مجاور ممکن است وجود داشته باشد. زخم ها در این مرحله دارای لبه های قرمز رنگ، چرک، بو، گرما است. این مرحله نیاز به توجه فوری دارد و ممکن است بیمار نیاز به جراحی داشته باشد.
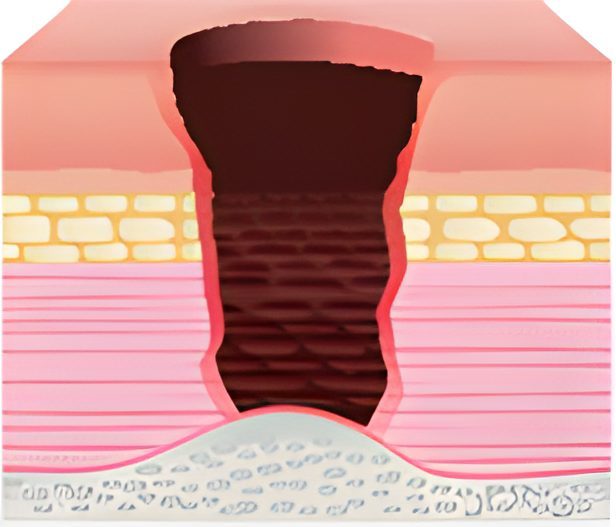
مرحله چهارم زخم های فشاری
علاوه بر این، دو دسته از زخم های بستر وجود دارد که خارج از سیستم مرحله بندی توصیف می شوند.
زخم فشاری بسته
زخم بستر بسته یک ضایعه دشوار برای تشخیص است. این زخم ها به ظاهر یک زخم کوچک است، اما در داخل یک ضایعه موذی از نوع زخم های مرحله 4 است. این زخم ها اغلب نادیده گرفته می شوند، در نتیجه بیمارانی که به این زخم ها دچار می شوند ممکن است بر اثر عفونت بمیرند. اغلب این زخم ها تا معاینه پس از مرگ تشخیص داده نمی شوند.
زخم بنفش (آسیب فشاری غیرقابل دسته بندی)
زخم هایی که معیارهای هیچ مرحله ی خاصی را ندارند در یک دسته کلی به نام زخم بنفش طبقه بندی می شوند.
زخم فشاری در مقابل زخم بستر
زخم بستر، که با نامهای زخم فشاری (Pressure Ulcer)، آسیب فشاری (Pressure Injury) و زخمهای ناشی از فشار نیز شناخته میشود، یکی از جدیترین عوارض بیحرکتی طولانیمدت است. این زخمها معمولاً در افرادی ایجاد میشوند که به دلیل شرایط پزشکی، ناتوانی جسمی یا محدودیتهای حرکتی، قادر به تغییر وضعیت خود نیستند. افراد وابسته به ویلچر یا بیمارانی که مدت طولانی در بستر هستند، بیشترین خطر را برای ابتلا به زخم بستر دارند.
تفاوت زخم بستر و سایر زخمهای فشاری
در حالی که آسیبهای فشاری (Pressure Injuries) ممکن است در نتیجه جراحیهای طولانیمدت، بستری شدن در بیمارستان، یا فشارهای موقتی بر روی پوست و بافتهای عمقی ایجاد شوند، زخم بستر بیشتر در افرادی که برای مدت طولانی بیحرکت بودهاند، مشاهده میشود.
- زخمهای فشاری حاد: این زخمها ممکن است طی چند ساعت تا چند روز پس از اعمال فشار ایجاد شوند، مانند زخمهای ناشی از تجهیزات پزشکی (مانند لولههای اکسیژن یا کاتترها) که روی پوست فشار وارد میکنند.
- زخم بستر مزمن: به دلیل بیتحرکی طولانیمدت، فشار ممتد بر روی نواحی استخوانی (مانند پاشنه، ساکروم، آرنج و پشت سر) باعث اختلال در خونرسانی و نکروز بافتی میشود که در نهایت منجر به تخریب پوست و بافتهای زیرین خواهد شد.
مکانیسم ایجاد زخم بستر
زخم بستر زمانی رخ میدهد که فشار طولانیمدت، همراه با نیروهای برشی و اصطکاک، باعث کاهش یا قطع جریان خون به بافتها شود. این کمبود اکسیژن و مواد مغذی، منجر به نکروز و مرگ سلولی در بافتهای تحت فشار میشود. علاوه بر این، رطوبت بیش از حد (مانند تعریق یا بیاختیاری ادرار) میتواند سد محافظتی پوست را تضعیف کرده و خطر ابتلا به زخم را افزایش دهد.
آسیب فشاری بافت عمیق (DTPI) چیست؟
آسیب فشاری بافت عمیق (Deep Tissue Pressure Injury – DTPI) یکی از شدیدترین اشکال آسیبهای فشاری است که در نتیجهی فشار طولانیمدت و نیروهای برشی بر روی بافتهای عمقی، بهویژه در نواحی نزدیک به استخوانها، ایجاد میشود. این نوع آسیب در مراحل اولیه ممکن است تنها با تغییر رنگ پوست به قرمز، قهوهای یا بنفش نمایان شود و اغلب با تغییراتی در دمای پوست و میزان حساسیت همراه است.
یکی از چالشهای شناسایی DTPI این است که در مراحل اولیه ممکن است پوست سالم به نظر برسد، اما بافتهای زیرین در حال تخریب تدریجی هستند. به مرور، آسیب میتواند به شکل یک زخم تیره یا تاول پر از خون نمایان شود. این تغییر رنگ در افرادی با پوست تیره ممکن است متفاوت ظاهر شود و تشخیص آن نیاز به دقت بیشتری دارد.
نکته مهم این است که اگر در محل آسیب، نکروز (مرگ بافتی)، بافت زیرجلدی، گرانولاسیون، فیشیا یا عضله قابل مشاهده باشد، این آسیب دیگر در دسته DTPI قرار نمیگیرد و بهعنوان یک زخم فشاری با ضخامت کامل (مرحله 3 یا 4) طبقهبندی میشود.
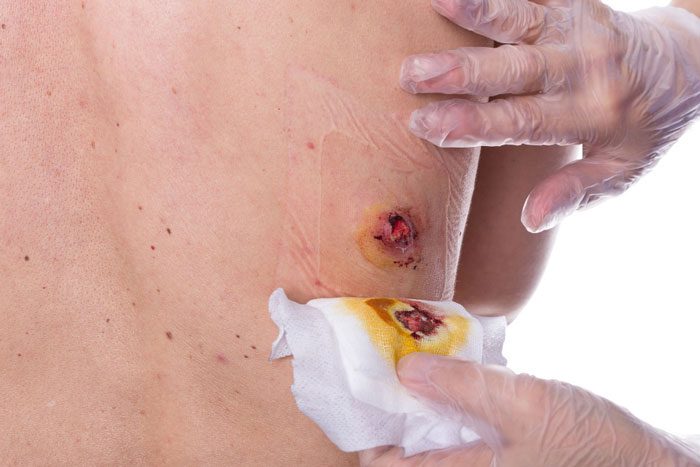
علل زخم های فشاری و عوامل خطر
زخمهای فشاری (که به آنها زخمهای بستر یا زخمهای فشار نیز گفته میشود) به آسیبهایی اشاره دارند که به دلیل فشار مداوم بر روی پوست و بافتهای زیرین ایجاد میشوند. این زخمها معمولاً در نقاطی از بدن که پوست نازکتری دارند و به استخوان نزدیکتر هستند، مانند پاشنهها، نشیمنگاه و کمر، رخ میدهند.
- به طور کلی اعتقاد بر این است که فشار، مهمترین عامل بیرونی برای بیمار است. خطر فشار معمولاً ناشی از فشرده سازی در محل برجستگی های استخوانی است.
- برش پوست، فشار مکانیکی مویرگ ها و بافت های عمیق است، زمانی که بافت های بدن حرکت می کنند در حالی که پوست ثابت می ماند. در این حالت بیمار حرکت می کند هر چند که پوست ثابت است، پوست بیمار به طور طبیعی به سطح تخت می چسبد، بنابراین بیماران با فرصت های زیادی برای برش مواجه می شوند.
این عامل اصطکاک لایه بالایی اپیدرم را بالا می برد و همچنین می تواند پارگی های میکروسکوپی در پوست ایجاد کند و آن را در برابر فشار و رطوبت آسیب پذیرتر کند.
عوامل خطر
- مدت زمان جراحی: زمانهای جراحی متفاوت است، اما عمل هایی که بیش از 2.5 تا 3 ساعت طول میکشند به طور قابل توجهی باعث آسیب به پوست و بافتهای زیرین میشوند.
موقعیت: برش نیز زمانی رخ می دهد که تخت اتاق عمل در پوزیشن لترال یا در پوزیشن های Trendelenburg یا Trendelenburg معکوس کج شود. - پوزیشن های جراحی: در صورت عدم استفاده از پوزیشن های جراحی مناسب، احتمال جابجایی بیمار و در نتیجه برش پوست افزایش می یابد.
- دستگاه های گرم کننده: مطالعات ارتباط بین بدن و زخم های فشاری پس از عمل نشان می دهد که کنترل هایپوترمی حین عمل ممکن است فشارهای بعد از عمل را کاهش دهد، در این راستا استفاده از دستگاه های گرم کننده تاثیر بسیار زیادی دارند.
- عوامل بیهوشی: بیماران بعد از عمل در معرض خطر آسیب های فشاری هستند زیرا داروهای بیهوشی آرامش و انقباض طبیعی رگ های خونی را قطع می کنند و پرفیوژن را در محل برجست استخوانی کاهش می دهند.
- داروهای وازواکتیو: مطالعات ارتباط بین نوع، دوز و طول مدت داروهای محرک (نوراپی نفرین، آپی نفرین، وازوپرسین، فنیل افرین، دوپامین) و ایجاد فشار در مناطق مراقبت از ویژه پزشکی-قلب وقفسه سینه را نشان می دهد.
- نوع جراحی: تجربه بالینی نشان می دهد، آسیب های فشاری در افرادی که تحت عمل جراحی ستون فقرات قرار می گیرند، بیشتر از بیمارانی که تحت عمل های جراحی دیگر قرار می گیرند، می شود.
دیگر عوامل خطر:
تجمع مایعات روی تخت جراحی در زیر یا اطراف بیمار می تواند منجر به خیساندن پوست بیمار شود، جایی که لایه های بالایی پوست می توانند در اثر رطوبت از بین رفته و بافت را در برابر اصطکاک یا فشار آسیب پذیرتر کند. راه جلوگیری از تجمع مایعات استفاده از جمع کننده مایعات تخت می باشد.
رابدومیولیز وضعیتی است که در آن تجزیه و مرگ فیبرهای عضلانی باعث نشت محتویات سلولی بالقوه سمی به جریان خون می شود. این وضعیت به صورت مکانیکی ایجاد می شود و ممکن است باعث ایجاد زخم های فشاری شود.
پوست چروکیده همچنین میتوانند باعث ایجاد خطوط فشاری شوند و میتوانند منبع درد پس از عمل باشند، حتی اگر زخم فشاری وجود نداشته باشد. چین و چروک ها خطوط فشار مشخصی را به جا می گذارند.
پوست تا شده زیر پوستی می تواند باعث ضایعات بافت عمیق شود. هنگام انتقال و قرار دادن بیماران چاق، چینهای پوستی، بهویژه در پاها میتوانند باعث زخمهای فشاری جدی شوند.
دستگاه های پیشگیری از زخم بستر
تعداد فزاینده ای از فناوری های موقعیت یابی وجود دارد که سال ها استاندارد مراقبت در نظر گرفته شده اند، از جمله:
- تشک های مدیریت فشار : تشک های مدیریت فشار، که مخصوص تخت های جراحی هستند می توانند از بروز آسیب های فشاری بر روی پوست بیمار تا حد زیادی جلوگیری کنند.
- تشک های فوم چند دانسیته هیبریدی مهندسی شده، وزن بیمار را جذب کرده و فشار را در نواحی مختلف، توزیع می کند.
- پدهای جلوگیری از ایجاد زخم فشاری و زخم بستر
- فناوری ژل: پدهای ژل به پرستاران کمک می کند تا بیماران را در موقعیت قرار دهند و از برجستگی های استخوانی و اعصاب آسیب پذیر محافظت کنند این پوزیشن های ژله ایی غیر قابل ضد عفونی هستند و در صورت خراب شدن غیر قابل تعمیر می باشند که از مشکلات اساسی این پوزیشن ها به شمار می روند.
- تسمه های ایمنی: برخی از محصولات مهار کننده بیمار می توانند به جلوگیری از استرس مکانیکی ناشی از جابجایی بدن بیمار کمک کنند. این تسمه ها با ثابت نگه داشتن بدن بیمار از سر خوردن بیمار و ایجاد زخم های فشاری جلوگیری میکنند.
خرید محصول: کمربند های مهار کننده آنهوما را ببینید.
قیمت و خرید محصولات زخم بستر
زخم بستر، نمادی از آسیبی است که در اثر بیتوجهی به نیازهای بدن و مراقبت نامناسب ایجاد میشود. این زخمها میتوانند منجر به درد، عفونت و کاهش کیفیت زندگی بیمار شوند، اما با آگاهی، پیشگیری و مراقبت صحیح، میتوان از وقوع آنها جلوگیری کرد. قیمت و خرید محصولات زخم بستر یکی از نکاتی است که در فرآیند درمان و پیشگیری نقش مهمی دارد، زیرا انتخاب تجهیزات مناسب مانند تشکهای مواج، پانسمانهای مخصوص و کرمهای ترمیمکننده تأثیر بسزایی در روند بهبودی دارد.
با مراقبتهای مناسب، استفاده از محصولات تخصصی و در نظر گرفتن راهکارهای پیشگیرانه، میتوان خطر ایجاد زخمهای فشاری را کاهش داد. قیمت و خرید محصولات زخم بستر بسته به نوع و کیفیت تجهیزات متغیر است، اما سرمایهگذاری در این زمینه میتواند از بروز مشکلات جدیتر جلوگیری کند و هزینههای درمان را کاهش دهد.
همچنین، همدلی و توجه به نیازهای بیماران، نقش مهمی در بهبود آنها دارد. زمانی که برای یک بیمار در بستر، محیطی راحت و بدون فشار ایجاد شود و از محصولات زخم بستر باکیفیت و مناسب استفاده گردد، نه تنها درد و ناراحتی کاهش مییابد، بلکه فرآیند درمان نیز سریعتر و مؤثرتر پیش خواهد رفت. قیمت و خرید محصولات زخم بستر نباید مانعی برای مراقبت صحیح باشد، بلکه باید با آگاهی از بهترین گزینهها، انتخابی هوشمندانه انجام داد.